
Lo más destacado de la revista Dermatology Journal|JEADV, número de febrero de 2025
2025-06-06 17:02Descripción general
Este número presenta las últimas publicaciones de laEdición de febrero de 2025 de laRevista de la Academia Europea de Dermatología y Venereología(JEADV).
Aspectos destacados de la literatura | Índice
Carga de enfermedad, manejo y necesidades terapéuticas no satisfechas en el penfigoide ampolloso
DOI:10.1111/jdv.20313Inflamación cutánea y sistémica antes y después del tratamiento tópico corporal completo con betametasona al 0,1% o tacrolimus al 0,1% en pacientes adultos con dermatitis atópica: un ensayo controlado aleatorizado
DOI:10.1111/jdv.20258Miopatía inducida por glucocorticoides en enfermedades ampollosas autoinmunes: hallazgos de un estudio internacional
DOI:10.1111/jdv.20149Crisaborol tópico para la dermatitis facial asociada a dupilumab en pacientes con dermatitis atópica: una serie de casos abierta
DOI:10.1111/jdv.20281Consenso internacional sobre el uso de metotrexato en la dermatitis atópica: un estudio Delphi en línea
DOI:10.1111/jdv.20271Diagnóstico de precisión en dermatología pediátrica: optimización del manejo de la tiña de la cabeza mediante pruebas de PCR para hongos
DOI:10.1111/jdv.20147Viruela del búfalo: una enfermedad dermatológica humana emergente
DOI:10.1111/jdv.19767Cirugía micrográfica de Mohs para el melanoma invasivo: una revisión sistemática y metanálisis
DOI:10.1111/jdv.20138“Drogas Barbie”: marketing en redes sociales y concienciación sobre el melanotan
DOI:10.1111/jdv.20144Definición y relevancia clínica de la resistencia biológica a múltiples fármacos en la psoriasis
DOI:10.1111/jdv.20133Linfoma cutáneo de células T y dupilumab: un estudio de cohorte retrospectivo emparejado sobre las características clínicas y los resultados del tratamiento
DOI:10.1111/jdv.20141Monoterapia oral con tofacitinib, baricitinib o upadacitinib para el vitíligo resistente a los esteroides: una serie de casos prospectiva
DOI:10.1111/jdv.20109Inmunogenicidad de la vacuna contra la hepatitis B y tipo de tratamiento en pacientes con psoriasis: un estudio de cohorte retrospectivo
DOI:10.1111/jdv.20135Resultados positivos de la prueba del parche en pacientes con alopecia cicatricial centrífuga central confirmada por biopsia
DOI:10.1111/jdv.20158Upadacitinib para la artritis psoriásica resistente al tratamiento
DOI:10.1111/jdv.20182Características dermatoscópicas de 35 pilomatricomas pediátricos: un estudio descriptivo retrospectivo
DOI:10.1111/jdv.20183Estrategias de cambio entre inhibidores de IL-23 e IL-17A en la psoriasis: el cambio interclase es superior al cambio intraclase
DOI:10.1111/jdv.20192Daromun intratumoral para el cáncer de piel no melanoma: resultados preliminares de un ensayo controlado no aleatorizado de fase II
DOI:10.1111/jdv.20163Imitadores de dermatoscopia: micosis fungoide facial versus queratosis actínica pigmentada y liquen plano pigmentado
DOI:10.1111/jdv.20185Análisis de desproporcionalidad de la alopecia asociada a semaglutida y tirzepatida: un estudio basado en el Sistema de Notificación de Eventos Adversos de la FDA (2022-2023)
DOI:10.1111/jdv.20197Reclutamiento de basófilos y eosinófilos en lesiones y su asociación con urticaria crónica espontánea autoinmune con basopenia
DOI:10.1111/jdv.20204Eventos adversos de dupilumab relacionados con la artropatía: una revisión sistemática
DOI:10.1111/jdv.20221Estudio de cohorte multicéntrico sobre la asociación entre la dermatitis atópica y el linfoma cutáneo de células T
DOI:10.1111/jdv.20243Eficacia y tolerabilidad de dupilumab en pacientes obesos con dermatitis atópica moderada a grave
DOI:10.1111/jdv.20264Estrategias para mejorar la calidad de vida en pacientes con linfoma cutáneo
DOI:10.1111/jdv.20207
Artículos destacados | Resúmenes
1. Carga de la enfermedad, manejo y necesidades insatisfechas en el penfigoide ampolloso [1]
El penfigoide ampolloso (PA) es una enfermedad autoinmune que afecta principalmente a personas mayores. Se caracteriza por ampollas tensas y prurito intenso, lo que compromete gravemente la calidad de vida. En los últimos años, su incidencia ha aumentado, especialmente en personas mayores de 80 años. Suele ser comórbido con trastornos neurológicos, diabetes y enfermedad renal crónica.
El diagnóstico actual se basa en las manifestaciones clínicas y las pruebas inmunológicas (p. ej., anticuerpos anti-BP180). El tratamiento suele centrarse en los corticosteroides; sin embargo, sus efectos secundarios y el riesgo de recaída limitan su eficacia. Se requiere especial precaución en pacientes de edad avanzada debido a la polifarmacia y los riesgos de infección asociados a la inmunosupresión. Los fármacos biológicos como el dupilumab han demostrado ser prometedores en la BP, pero se requieren más investigaciones para confirmar su seguridad y eficacia a largo plazo.
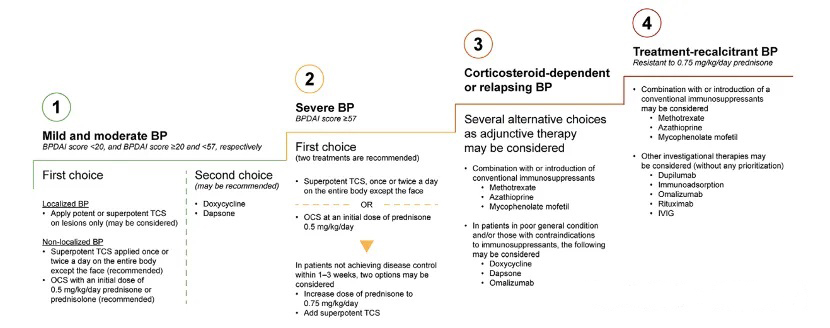
Figura 1. Algoritmo de tratamiento escalonado para la presión arterial
2. Cambios inflamatorios cutáneos y sistémicos en adultos con dermatitis atópica tratados con betametasona al 0,1 % o tacrolimus al 0,1 %: un estudio controlado aleatorizado [2]

Objetivo:Comparar los efectos de la aplicación en todo el cuerpo de betametasona al 0,1% y tacrolimus al 0,1% sobre la función de barrera cutánea y los biomarcadores inflamatorios en adultos con dermatitis atópica (DA) de moderada a grave.
Métodos:Se inscribieron 36 pacientes con EA, quienes recibieron pomada de betametasona al 0,1 % una vez al día o pomada de tacrolimus al 0,1 % dos veces al día durante dos semanas, seguidas de cuatro semanas de terapia de mantenimiento. La gravedad de la enfermedad se evaluó mediante las puntuaciones EASI. Se evaluaron el factor de hidratación natural (FNH), los niveles de citocinas en piel y sangre, y el estado fenotípico/de activación de los linfocitos T periféricos.
Resultados y conclusión:Ambos tratamientos redujeron significativamente la gravedad de la DA y los biomarcadores inflamatorios. La betametasona fue más eficaz para reducir la inflamación cutánea y sistémica, disminuyendo significativamente los niveles de IL-8, MMP-9 y otras citocinas. Por otro lado, el tacrolimus mostró una mejora superior en la hidratación de la piel (indicada por los niveles de NMF).
3. Miopatía inducida por glucocorticoides en enfermedades ampollosas autoinmunes: un estudio internacional [3]

Objetivo:Investigar el riesgo de miopatía inducida por glucocorticoides (GIM) en pacientes con enfermedades ampollosas autoinmunes (AIBD) sometidos a terapia con glucocorticoides (GC) y analizar las tasas de incidencia, los factores de riesgo asociados y el impacto de la dosis acumulativa.
Métodos:El estudio incluyó a 139 pacientes con EAII tratados entre 2019 y 2023. La toxicidad de los GC se evaluó mediante el Índice de Toxicidad de Glucocorticoides (ITG). Se registró la debilidad muscular y la clasificación de la gravedad. Se evaluaron los efectos de la dosis acumulada de GC, la dosis promedio, la duración del tratamiento y los factores demográficos sobre el GIM.
Resultados y conclusión:El 47,5 % de los pacientes presentó debilidad muscular de diversos grados. La GIM se correlacionó positivamente con la dosis acumulada de GC (Figura 2), mientras que la dosis promedio y la duración no mostraron una asociación significativa. La edad ≥50 años, el sexo masculino y la obesidad (IMC ≤ 30 kg/m²) fueron factores de riesgo significativos. Cuando la dosis acumulada de GC fue inferior a 0,75 mg/kg/día, la incidencia de debilidad fue baja. El estudio recomienda minimizar la exposición a GC y explorar intervenciones de ejercicio y terapias alternativas para mitigar el riesgo de GIM.
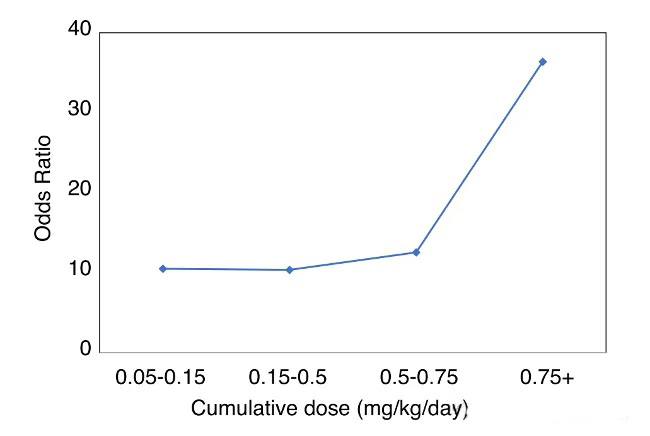
Figura 2. Odds ratio de desarrollo de miopatía según la dosis acumulada de GC
4. Crisaborol tópico para la dermatitis facial asociada a dupilumab en pacientes con dermatitis atópica: una serie de casos abiertos [4]

Objetivo:Evaluar la eficacia del ungüento tópico de crisaborol al 2% para la dermatitis facial asociada a dupilumab (DFD) y explorar su papel en el manejo de la inflamación eccematosa en las áreas facial y cervical.
Métodos:Se incluyeron ocho pacientes con EA que desarrollaron DFD durante el tratamiento con dupilumab entre enero de 2020 y diciembre de 2023. Todos recibieron una aplicación de crisaborol al 2 % dos veces al día durante cuatro semanas. Se registraron los síntomas clínicos, la puntuación IGA, la puntuación EASI y el área de superficie corporal (ASC). También se evaluaron los eventos adversos relacionados con el tratamiento.
Resultados y conclusión:Todos los pacientes experimentaron una mejoría significativa de los síntomas de dermatitis facial y cervical tras el tratamiento con crisaborol. Las puntuaciones de IGA (p = 0,008), EASI (p = 0,012) y BSA (p = 0,012) disminuyeron notablemente, en particular con mejorías en el eritema, la excoriación y la liquenificación (Figura 3). Solo un paciente refirió una leve sensación de ardor; no se observaron efectos adversos graves. La duración media del tratamiento fue de 13 semanas. Se observó una recaída parcial alrededor de las 30 semanas tras la interrupción. El estudio sugiere que el crisaborol es eficaz para aliviar la inflamación relacionada con la DFD, posiblemente mediante la inhibición de la vía Th1/Th17, aunque se necesitan estudios más amplios para validar la eficacia y la seguridad a largo plazo.
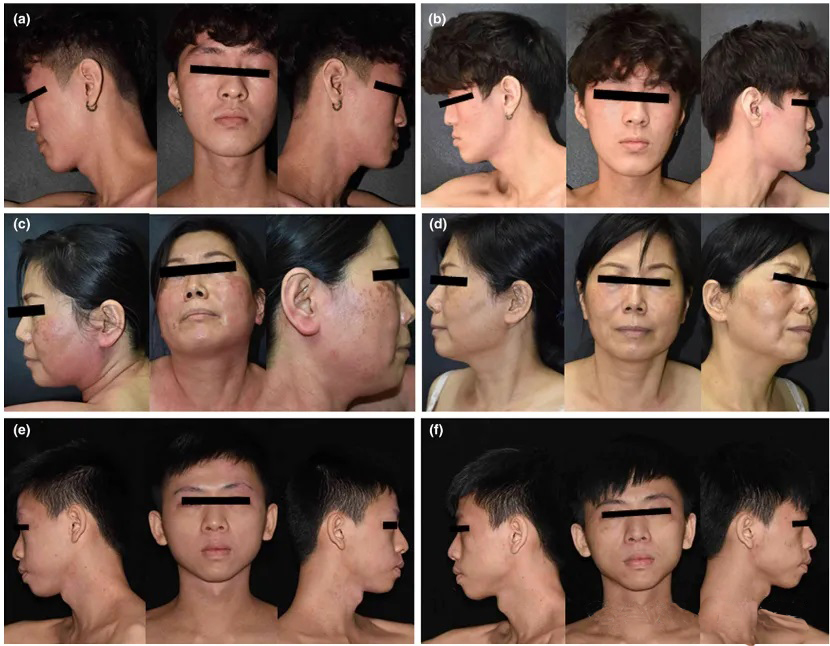
Figura 3. Comparación de lesiones antes y después del tratamiento con crisaborol.
